ScienceBits
Lente Gábor blogja
Irracionális-e a homeopátiába vetett hit?
TUDOMÁNY MINDENKINEK
A homeopátiás szerek gyógyszertári forgalmazása ellen különböző tudományos szervezetek, így a Magyar Tudományos Akadémia is 2017-ben indítottak nagy médiaérdeklődéssel kísért jogi harcot, amely sok helyen összekapcsolódik az egyéb, az esetek többségében nagyon is indokoltan áltudományosnak bélyegzett, elsősorban üzleti érdekekből terjesztett információk vagy szándékos megtévesztések (pl. lúgosító diéták, deutériumszegény víz, méregtelenítés, E-szám-mentes élelmiszerek) elleni állásfoglalásokkal. Ezen tanulmány szerzőjének az a véleménye, hogy a közalkalmazottként dolgozó tudósoknak alapvető erkölcsi kötelessége, hogy a tudomány jelenlegi állását ilyen kérdésben minél hatékonyabban ismertessék. A társadalmi érdekek egyúttal azt is megkívánják, hogy ez ne egyszerűen a téves vagy szándékosan elferdített információ cáfolata legyen, hanem azt is tudományosan vizsgálják meg, vajon miért van ezen – követőik által nem egyszer eufemisztikusan „alternatív”-nak nevezett – nézeteknek nem egyszer nagyobb vonzereje, mint az igazságnak.
Sajnos napjainkban az a tipikus, hogy a tudomány képviselői, még ha szánnak is időt az áltudományos nézetek cáfolatára, azt leereszkedő és arrogáns módon teszik meg: egyszerűen csak kinyilvánítják az (általuk feltételezett) igazságot, s elvárják a közvéleménytől, hogy azt pusztán a megszólaló személy tudományos hierarchiában elfoglalt szerepe és vélelmezett tekintélye miatt el is fogadja. Az ilyen megközelítés könnyen a szándékolttal ellentétes hatást fejt ki, különösen ha a modern reklámszakma (kissé paradoxon módon szintén tudományos módszerekkel megalapozott) eszköztárát is bevetik ellene.
Ez a rövid tanulmány néhány észrevételt kíván tenni arról, hogyan viszonyul a mai tudomány és társadalom a homeopátiás szerekhez illetve kezelésekhez, s mik lehetnek ennek a történelmi gyökerei. Habár röviden szó lesz arról is, hogy hatásosak-e az ilyen készítmények, a fő hangsúly nem ezen lesz, mert ez a kérdés tudományos módszerekkel viszonylag egyszerűen eldönthető akkor, ha pontosan teszik fel. Az itt ismertetett gondolatmenetek leglényegesebb motívuma az, milyen tényezők befolyásolhatták, illetve befolyásolják jelenleg is a homeopátiával szemben kialakult, igen széles körű elfogadó szemléletet.
Habár a szkepticizmust a modern tudomány képviselői egyértelműen értéknek tekintik, ezen vélemény racionalitása nem teljesen meggyőző. A dalai láma, akinek a tudományos kutatás erkölcsi vonatkozásairól alkotott véleményét a tudomány képviselői is mérvadónak tartják (Sternberg 2006), egyik könyvében a következő példát idézi fel: egy mérgezett nyíllal meglőtt ember visszautasítja a nyílvesszőt eltávolítani igyekvő orvos segítségét, mert a beavatkozás előtt a fegyver eredetére kíváncsi. A nyilat kilövő ember kasztját, nevét és családját, bőrének színét, lakóhelyét, a használt íj szerkezetét, esetleg a méreg hatásának pontos részleteit akarja megtudni, mielőtt megmentenék az életét. Ez természetesen nagyon irracionális. Ugyanígy irracionális (de korántsem ritka) az a tudományos (pontosabban: tudósoktól gyakran tapasztalható) hozzáállás, amely a megfigyelt jelenségek létezését is tagadja akkor, ha a működési mechanizmusát nem ismeri (His Holiness the Dalai Lama, 2005). Ezeket a gondolatokat jó észben tartani akkor, amikor a homeopátiába vetett emberi hitben racionalitást keresünk.
A homeopátia megalapítója Samuel Hahnemann (1755-1843) német orvos volt, aki elutasította a korra jellemző, a betegeknek gyakran mérhetetlen szenvedéssel járó, „hivatalos” gyógymódszereket (pl. érvágás). Ez a hozzáállás egyébként mind a ma napig tetten érhető a társadalomban: a homeopátiás módszerek felé való fordulás fő hajtóereje a hivatalos gyógyszerekkel, illetve az egészségügyi rendszer egészével szembeni elégedetlenség. Hahnemann egy kortársa szakkönyvének fordítása közben olvasott a kínafa kérgének váltóláz elleni alkalmazásáról. Saját magán kísérletezve azt tapasztalta, hogy az anyag nagyobb mennyiségben ugyanazokat a tüneteket okozza, amelyek kezelésére használják. Ebből azt a nagyon általános elvet szűrte le, hogy „a gyógyítandó betegségben olyan gyógyszert kell alkalmazni, amely ahhoz a lehető leghasonlóbb mesterséges betegséget gerjeszteni képes, s utóbbi által a betegség meggyógyul” (Kovács et al. 2011). Vagyis a hasonlót a hasonlóval kell gyógyítani. Ez a gyökere a görög eredetű névnek is, amely a hómoion (hasonló) és páthosz (szenvedés) szavakból jött létre (igen ritkán használt, archaikus hangzású magyar megfelelője: haszonszenvészet).
A homeopátia gyakorlata során ezeket a hatóanyagokat rendkívüli módon meghígítják, így egy készítmény azt gyakorlatilag már nem is tartalmazza, csak a hígításra használt anyagot (ami gyakran víz). A módszer társadalmi népszerűsége a megszületése óta eltelt bő két évszázad alatt több csúcs- és mélyponton ment át, jelenleg a világ sok helyén növekvő tendenciát mutat. Hazánkban az Országos Gyógyszerészeti Intézet mintegy 3200 homeopátiás készítményt tart nyilván, ezek gyógyszertárakban kaphatók. Ezeknek – a gyógyszerekkel ellentétben nincsen sem elfogadott gyógyászati javallata, sem betegtájékoztatója. Forgalomba hozásukhoz semmiféle, hatásosságot bizonyító vizsgálat nem szükséges, a jogszabály csak annyit követel meg, hogy nagyon hígak legyenek és csak egyetlen alkotóelemet tartalmazzanak. Ugyanakkor a „hivatalos” (allopátiás) gyógyszerekkel szemben a bizonyított hatásosság a törvényekben előírt alapkövetelmény (Kovács et al. 2011, Kovács et al. 2014).
Ha egy anyag gyógyhatásáról tudományosan megalapozott információt szeretnék szerezni, a pontos kérdésfeltevés alapvető jelentőségű. Az talán nem meglepő, hogy egy szer általában nem lehet hatásos, csak meghatározott betegségek ellen. Arra már kevesebben gondolnak, hogy a hatásosság definiálása nem is annyira egyszerű dolog. A legtöbb betegségből magától is meggyógyulunk, vagyis szervezetünk külső segítség nélkül is helyreállítja az egészséges állapotot. Ilyen esetben egy gyógyszer hatásosságát a betegség időtartamán, egyes tünetek súlyosságán, vagy más, még szubjektívabb módon lehet mérni.
Az talán még meglepőbb, hogy hatásosságról csak valamivel való összehasonlításban lehet jól megalapozottan beszélni. A viszonyítási alap nagyon sokat számít: a legtöbb homeopátiás gyógyszer vagy kezelés például nagy valószínűséggel hatásosnak lenne nevezhető, ha az orvosi kezelés teljes hiányával hasonlítanánk össze őket (Singh 2009). Az ember életfolyamatai igen összetettek, és azok egy részét gondolatokkal is könnyen befolyásolni lehet ugyanúgy, mint ahogy egy ideig tudatosan vissza tudjuk tartani a lélegzetünket. Az a tény például, hogy valakinek az egészségével egy orvos foglalkozik (még ha rövid időre is), önmagában is olyan, általában tudat alatti folyamatokat indít be, amelyek elősegítik a gyógyulást. A tudományos életben a legtöbb szakember fontosnak gondolja annak eldöntését, hogy egy gyógyszer esetében valóban annak a hatóanyaga indított be olyan kémiai változásokat az emberi szervezet működésében, amelyek felgyorsították a betegség leküzdését, vagy a kezelés más módon fejtett ki hatást. Ezért a modern gyógyszerek hatékonyságát klinikai tesztek (vagyis embereken végzett kísérletek) során mindig placebóhoz hasonlítják.
Egy ilyen teszt során a betegek egy része (a kontrollcsoport) placebót kap, vagyis azt hazudják neki, hogy valódi gyógyszert kap, noha a valóságban csak arra külsőleg hasonlító, de hatástalan anyaggal „kezelik”. A vizsgált készítményből akkor lehet gyógyszer, ha pozitív hatása kimutathatóan nagyobb, mint a placebóé. Az ilyen tesztek módszertanát már egy évszázada tökéletesítik. Annak eldöntése, hogy valakinek az egészsége javul-e vagy sem, nagyon sok szubjektív elemet tartalmaz. Ezért nemcsak a kezelt beteg nem tudja azt, hogy valódi hatóanyagot vagy placebót kap-e, hanem az ő egészségét közvetlenül ellenőrző orvos sem. Emiatt nevezik az ilyen típusú teszteket kettős vak módszerűnek. Az is nagyon fontos, hogy a részt vevő betegeket teljesen véletlenszerűen sorolják be a ténylegesen kezelt vagy placebós csoportokba.
Tehát ez az a teszt, ahol egy modern gyógyszer hatásosságát be kell bizonyítani a placebóhoz képest. A klinikai vizsgálatok legnagyobb, Cochrane Library nevű adatbázisa 2019 őszén már másfél milliónál is több klinikai teszt adatait tartalmazta. Ezeknek csak egy igen csekély töredéke, néhány száz vizsgált homeopátiás szereket, mert azok forgalmazásához nem szükséges ilyen, egyébként rendkívül költséges teszteket végezni. Az adatok alapján már összefoglaló elemzések is készültek, hat ilyen következtetéseit foglalja össze az 1. táblázat (Jonas et al. 2003).
1. táblázat: A homeopátiás szerek hatékonyságát vizsgáló összefoglaló közlemények (Jonas et al. 2003)
| Hivatkozás | Na | Végkövetkeztetés |
|---|---|---|
| Kleljnen et al. (1991) | 107*a | A bizonyítékok pozitív irányba mutatnak, de nem elegendőek megalapozott következtetés levonásához. |
| Linde et al. (1997) | 89 | Az eredmények nem igazolják, hogy a homeopátiás kezelés azonos a placebóhatással. Egyetlen betegségre sem lehet megalapozott következtetéseket levonni. |
| Linde et al. (1998) | 32 | A bizonyítékok arra mutatnak, hogy a homeopátiás kezelés hatásosabb a placebónál, de ez a következtetés az egyes tesztek metodikai problémái miatt összességében nem meggyőző. |
| Ernst (1999) | 3+3* | A homeopátia nem hatásosabb a placebónál. |
| Cucherat et al (2000) | 17 | Vannak arra mutató jelek, hogy a homeopátia hatásosabb a placebónál. Minél jobb minőségű egy tesztsorozat, annál valószínűbb, hogy ezt a következtetést nem támasztja alá. |
| Walach (1997) | 41 | A homeopátia nem hatásosabb a placebónál. |
* Az így jelölt klinikai tesztekben a betegek csoportokba osztása nem volt véletlenszerű.
Az 1. táblázatból nagyon jól látható, hogy nehéz egyértelmű következtetéseket levonni. Pár klinikai teszt egy-egy homeopátiás szert egy adott betegség kezelésénél a placebóknál hatásosabbnak mutatott, de jóval több olyan volt, amely nem talált szignifikáns különbséget. Az összesítő elemzést nehezíti, hogy sok vizsgálat során nem követték pontosan a véletlenszerű, kettős vak vizsgálatok szabályait, s ez kételyeket ébreszthet a következtetések megalapozottsága felől. Azt viszont elég egyértelműen ki lehet jelenteni, hogy egyetlen esetben sem sikerült minden kétséget kizáróan azt igazolni, hogy egy homeopátiás szer hatásos lenne a placebóhoz képest olyan értelemben, ahogy azt egy modern gyógyszertől a törvények elvárják.
Ahogy azonban már volt szó róla, ebben a tanulmányban nem a homeopátiás szerek hatékonysága a fő kérdés, hanem a beléjük vetett emberi hit racionalitása. Az orvostudomány sok képviselője szerint az a tény, hogy egy szer nem hatásosabb a placebónál, a beléje vetett bizalmat is önmagában irracionálissá teszi. Ezen írás szerzője viszont azon a véleményen van, hogy ez a kérdés érdekesebb annál, semhogy egy ilyen egyszerű válasz intellektuálisan kielégítő legyen.
A homeopátiás szerekről azért nem lehet racionálisan feltételezni, hogy a placebónál hatásosabbak, mert a készítési módjuk eleve garantálja, hogy nincsen bennük semmiféle hatóanyag. Ez a tény viszont azt is racionális feltételezéssé teszi, hogy ártani sem árthatnak a felhasználóknak. Talán már önmagában is érdekes az a kérdés, hogy irracionális döntés-e egy olyan kezelést igénybe venni, amely biztosan nem árt, de történelmi távlatokban visszatekintve ennél jóval többről van szó. A 20. századot megelőző korokban (s talán még a múlt század első felében is) az elterjedt orvosi beavatkozások jelentős része aktívan ártott a betegnek (például érvágást végeztek olyan esetekben is, ahol éppen a vérveszteség volt a fő probléma), így az élettani hatással nem bíró homeopátiás kezelés ehhez képest valóban sokszor pozitív színben tűnhetett fel.
A jelenségről adatokkal is megfelelően alátámasztott, nevezetes példa az 1854-es londoni kolerajárvány esete. Az 1. ábra azt mutatja be, hogy a Golden Square homeopátiás kórházba felvett kolerás betegek között a halálozási arány nagyon látványosan kisebb volt a járvány teljes időtartama alatt, mint az akkori orvostudományon alapuló Middlesex kórházban (Leary 1994). A két intézményben kezelt betegek teljes száma egyébként hasonló volt. Az idézett cikk ugyan a homeopátiával szembeni pozitív elfogultsággal gyakran vádolt, de egyébként már száz évnél is nagyobb múltra visszatekintő folyóiratból származik (British Homoeopathic Journal, ma Homeopathy néven jelenik meg), ennek ellenére ebben az esetben az ismertetett tények pontosságát senki nem kérdőjelezte meg, csak a belőlük levonható következtetéseket.
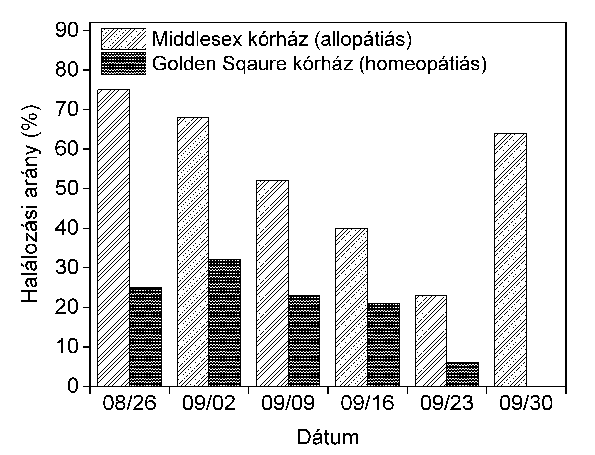
Elég kézenfekvő, hogy a 19. század közepén sem az allopátiás, sem a homeopátiás kórházban nem ismertek tudományos alapossággal alátámasztott hatékonyságú kolerakezelési módszert (Paneth 1998). Mindkét helyen a saját meggyőződésüknek megfelelően próbáltak segíteni a betegeken. Az allopátiás kórházban ez viszont jelentősen rontotta a betegek állapotát, ehhez képest még az is pozitív, ha a homeopátiás kórházban semmi hatásosat nem csináltak úgy, hogy közben nem ártottak. Mai szemmel nézve egyébként az tűnik valószínűnek, hogy igazából a homeopátiás gyakorlat még egy kissé hasznos is lehetett: korunk orvostudománya szerint ugyanis a kolera kezelésében a kiszáradás megelőzése az elsődleges feladat, ehhez kellő mennyiségű, hatóanyagot nem tartalmazó víz fogyasztása nyilván hozzájárul. Az 1854-es londoni kolerajárvány egyébként egy másik érdekesség miatt kap gyakran helyet napjainkban az orvostudomány-történetébeni munkákban: John Snow (1813-1858) brit orvos a betegek lakhelyének gondos földrajzi tanulmányozása után egyetlen közkút lezárásával lényegében véget vetett a betegség terjedésének.
A következő bekezdésekben már olyan információról lesz szó, amelynek elsődleges forrása teljesen független a homeopátia kérdésétől. Az 1854-es londoni járvány példája – noha történelmi szempontból minden bizonnyal hatással volt az egyes vélt vagy valós gyógymódok társadalmi megítélésére – manapság könnyen elavultnak tartható, hiszen azóta az orvostudomány hatalmas fejlődésen ment keresztül, s az egészségügyi hatások esetében az egyre szigorúbb ragaszkodás az egyértelmű bizonyítékokhoz az elmúlt fél évszázad egyik fő vívmánya. Azonban még a színvonalas orvosi szakirodalomban is találhatók olyan információk a jelenkorból is, amelyek megkérdőjelezni látszanak a mai kórházi gyakorlatok nagy általánosságban vett hasznát. A 2. táblázat egy 2008-as összefoglaló cikk (Cunningham et al. 2008) nyomán mutat be olyan tanulmányokat, amelyekben azt vizsgálták, hogyan változnak a halálozási arányszámok olyan időszakban, amikor az orvosok sztrájkolnak. Meglepő módon az egészségügybeli munkabeszüntetések nem járnak a halálozások számának növekedésével: sőt, inkább csökkenést szoktak tapasztani. Ezt a tényt könnyű (de persze a legkevésbé sem indokolt) úgy értelmezni, hogy a kórházak működése nem is jár a társadalom egészsége szempontjából haszonnal. Maga a megfigyelés olyan országokból származik (USA, Spanyolország, Izrael és Horvátország), amelyekről az a kép él a világban, hogy orvosi szempontból a kimondottan fejlettek közé tartoznak. A 2. táblázatból látható, hogy a leghosszabb sztrájk négy hónapig tartott Jeruzsálemben.
2. táblázat: Az adott területen elő orvosok legalább felét érintő sztrájkok hatása a halálesetek számára (Cunningham et al. 2008)
| Hely és év | Időtartam | Következtetés |
|---|---|---|
| Los Angeles megye (1976) | 5 hét | A halálesetek száma szignifikánsan csökkent. |
| Jeruzsálem (1983) | 17 hét | A halálesetek száma nem változott szignifikánsan. |
| Spanyolország (1999) | 9 nap | A halálozások száma nem változott szignifikánsan a sürgősségi osztályon. |
| Jeruzsálem (2000) | 3 hónap | A temetések száma szignifikánsan csökkent. |
| Horvátország (2003 | 1 hónap | Sem a halálesetek száma, sem a halálozási okok eloszlása nem változott szignifikánsan. |
Itt talán nem nehéz felismerni azt, hogy az orvostudomány társadalmi hasznának mérésére a fejlett országokban a halálozások száma aligha alkalmas. Egy azonnali, életmentő beavatkozásra szoruló betegtől a kezelést még sztrájk közben sem tagadná meg egyetlen egy orvos sem. Igazából ezek az adatok a racionális szemlélőt inkább megnyugvással kell, hogy eltöltsék: a jelek szerint az orvosi esküben megfogalmazott erkölcsi kötelességek fontosabbak minden sztrájknál, amelyek kiváltó okai tipikusan anyagi jellegű viták az egészségügyi dolgozók és az intézményrendszert fenntartók között.
A következő bekezdések arra a gondolatmenetre térnek vissza, hogy a homeopátiás szerek placebóval összehasonlítva hatástalanok, de a kezelés teljes hiányával összehasonlítva már jó pár betegség esetében kimutathatóan hatásosak (Finnis 2010). Ezt a jelenséget, amely placebóhatás néven vált ismertté, a modern orvostudomány sok szempontból alaposan megvizsgálta. A megfigyelések lényege, hogy ha a beteg olyan orvosi készítményt kap, amelytől gyógyulást vár, akkor jelentős valószínűséggel javulni fog az állapota még akkor is, ha a kapott „gyógyszer” a valóságban egyáltalán nem is tartalmaz semmiféle ismert hatóanyagot (Kienle 1997). Ezzel kapcsolatban számos orvosi megfigyelés igazolja azt, hogy egy beteg gyógyulása szempontjából a pozitív hozzáállás, vagyis a kezelésbe illetve az orvosba vetett hitt nagyon gyakran fontos tényező.
Már kétszáz éve is tudtak a placebóhatásról (Kovács et al. 2011), erről egyértelmű bizonyítékot egy 1811-ben kiadott orvosi lexikonban, a Hooper’s Medical Dictionary-ban is találni, amely szerint a placebó az a szer, amelyet a betegnek abból a célból adnak, hogy az tetsszen neki, és nem azért, hogy meggyógyítsa. Maga a placebó szónak is éppen ez az eredete: a latin placere (tetszeni) ige jövő idejű, egyes szám első személyű, alakja, s így magyarra fordított jelentése: tetszeni fogok. Az elmúlt két évszázadban a placebó lényege és definíciója nem változott, az egyes betegségek gyógyításban betöltött szerepe azonban jelentősen átalakult. Alkalmazásának eredeti célja a kezelés látszatának biztosítása volt, ennek célja lehetett a beteg megnyugtatása, vagy akár az hatásos kezelések teljes hiánya is. Manapság a placebó legfontosabb szerepe a gyógyszerfejlesztésben van a valódi hatás bizonyításához szükséges összehasonlító anyagként.
Ahogy volt már szó róla, az emberi szervezet sok betegségből magától, külső beavatkozás nélkül is meggyógyul. Még a mai gyógyítási gyakorlatban is fontos, hogy az orvos felismerje, mely esetekben nincs szükség gyógyszeres kezelésre, csak egyszerűen meg kell várni azt, amíg az immunrendszer elvégzi a feladatát. Ezt a véleményt viszont (jó okkal) óvakodnak a beteggel is megosztani, hiszen ez rá azt a benyomást keltené, hogy nem is kap segítséget, így hozzáállása is negatív irányba változna. Erre a dilemmára többnyire az a megoldás, hogy az orvos javasolja valamilyen gyógyszer használatát (többnyire nem is rövid ideig), s a gyógyszeres kezelés fő szerepe a beteg türelmének és pozitív hozzáállásának a biztosítása. A jó placebónak így a látszatkeltés alapvető része: fontos, hogy a beteg ne tudjon arról, hogy valójában mit is kap, ezért a szernek megjelenésében is hasonlítania kell a valódi gyógyszerekre. Ha egy kicsit keserű, vagy szedése más, gyorsan múló kellemetlenséggel is jár, az is gyakran elősegíti a hatást. Mielőtt bárki erkölcsileg ítélkezne ezen gyakorlat fölött (hiszen tudatosan hazudnak a betegnek), gondoljon bele abba is, hogy egyértelmű tudományos bizonyítékok támasztják azt alá, hogy ezzel a beteg gyógyulását elősegítik (Kienle 1997).
Amikor a placebóhatásról gondolkodunk, nem árt észben tartani azt sem, hogy a legtöbb, igazolt hatású modern gyógyszer sem szünteti meg valójában a betegség okát, csak a tüneteket teszi enyhébbé addig, amíg a szervezet leküzdi a betegséget, vagy esetleg a gyógyulás idejét rövidíti le. Az antibiotikumok azért kivételes gyógyszerek, mert ezek valóban elpusztítják a kórokozó baktériumokat, s így nem csak tüneteket kezelnek: emiatt kifejlesztésük minden bizonnyal a modern orvostudomány legnagyobb társadalmi hatású vívmánya. Kissé paradox módon az antibiotikumok nem is a beteg szervezetére hatnak (vagy ha ezt megteszik, az a nem kívánt mellékhatások közé tartozik), hanem a mikroorganizmusokra.
A modern placebókutatás atyja Henry Knowles Beecher (1904-1976) amerikai aneszteziológus volt, aki 1955-ben közölt egy igen jelentős tudományos dolgozatot (Beecher 1955). Ebben a placebó használatát az igazolt hatással bíró szerekkel végzett kezelés mellett a gyógyítás egyik kiegészítő módjaként határozta meg. Beecher a II. világháború harcterein szerezte meghatározó élményeit: hadiorvosként tanúja volt annak a széles körben elterjedt gyakorlatnak, hogy a gyógyszerhiány miatt a kórházakban a súlyosan sérült, nagy fájdalmakat szenvedő katonáknak morfin híján egyszerű fiziológiás sóoldatot adtak be. A sebesültek röviddel az injekció után sokkal kellemesebben érezték magukat, mintha valódi hatóanyagot kaptak volna. Ez a tapasztalat indította el aztán azt a hosszú folyamatot, amely a placebóhatás tudományos igényű megismeréséhez vezetett.
Mivel a homeopátiás szerek hatásosságában jellemzően mind a betegek, mind a szereket javasló szakemberek hisznek, ezért racionális az a várakozás, hogy a placebóhatást ezek is mutatni fogják. Ezzel lényegében egyetértenek a korábbi 1. táblázatban bemutatott tanulmányok végkövetkeztetései, hiszen azok ugyan többnyire a placebókhoz képesti hatástalanságot mutatták ki, de sehol nem lehet bennük arra való utalást találni, hogy a vizsgált homeopátiás szerek kevésbé lennének hatékonyak, mint a kísérletben használt placebók. Arra is érdemes figyelmet fordítani, hogy a jól elvégzett klinikai tesztek során a betegek kontrollcsoportban lévő részének azt hazudták, hogy homeopátiás szert kapnak, pedig valójában mással „kezelték” őket. A placebóhatás erősségében nagy szerepe van annak, hogy a beteg mit gondol a kapott szerről. A homeopátiás szereket meglehetősen régóta használják és a gyártóik nagy erőfeszítéseket tesznek annak érdekében, hogy pozitív fényben tüntessék fel őket, ez a két tény várhatóan még erősíti is a placebóhatást.
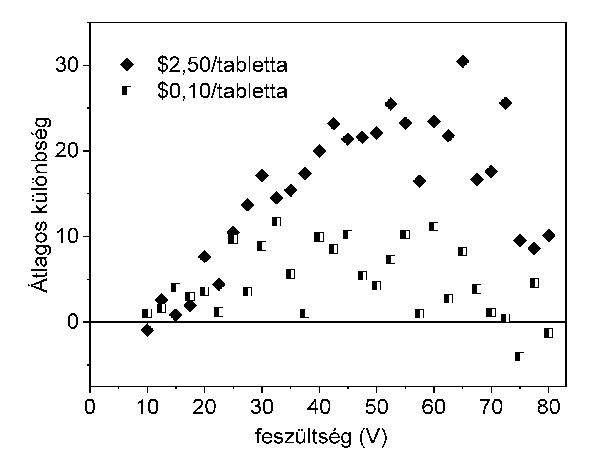
Egy bő évtizede egy tesztsorozat nagyon látványos bizonyítékot szolgáltatott arra, hogy a betegnek elmondott információ milyen alapvető befolyással van a placebóhatásra (Waber et al. 2008). Fizetett önkénteseket egyre nagyobb feszültségű áramütéseknek tettek ki úgy, hogy közben mindannyian fájdalomcsillapítónak hazudott, de valójában hatástalan szert kaptak. Az összehasonlított két csoport között az egyetlen különbség az volt, hogy az előzetesen megadott információkban milyen árat adtak meg a használt szerre. A 2. ábrán látható adatok szerint a placebó fájdalomcsillapító sokkal hatásosabb volt azokra, akik egy tablettát jóval drágábbnak hittek (még úgy is, hogy a kísérletben résztvevőknek a valóságban nem kellett fizetniük a tablettákért, hanem ők kaptak anyagi juttatást). Ez teljesen racionális azon hétköznapi várakozás alapján, hogy a drágább dolgok általában jobb minőségűek is. Ennek a megfigyelésnek talán van következménye a homeopátiás szerek forgalmazóinak erkölcsi megítélésére is. Őket az általuk forgalmazott termékek placebókhoz hasonlított hatástalansága miatt könnyen meg lehet vádolni azzal, hogy nyerészkednek a betegeken, pénzért cserébe semmit nem adnak. Ugyanakkor a kísérletek tanúsága szerint ha valaki bízik egy kezelésben és anyagi áldozatot vállal érte, az növeli a placebóhatást, vagyis a beteg számára hasznos lehet. Végül amellett se menjünk el szó nélkül, hogy a bizonyítottan hatásos szerek gyártóit is gyakran éri a nyerészkedés vádja, tehát ilyen szempontból nem is annyira különböznek a homeopátia támogatóitól.
Összességében a címben feltett kérdésre (Irracionális-e a homeopátiába vetett hit?) a jelen szerző szerint nem lehet egyértelmű igennel válaszolni annak ellenére sem, hogy maguk a szerek nem hatásosabbak a placebóknál. Ennek két jelentős oka az, hogy egy kezelésbe vetett hit önmagában is hozzájárulhat a gyógyuláshoz illetve az, hogy bizonyítékokon alapuló orvoslással szemben is vannak racionális alapokon nyugvó ellenérzések. Ugyanakkor az már súlyosan irracionális, ha valaki a homeopátia kizárólagosságában hisz, vagyis bizonyítottan hatásos gyógymódokat utasít vissza.
Lezárásként a szerző hadd ossza meg azt is az olvasóval, hogy ezt a tanulmányt elsősorban a kísérleti tények tiszteletének igénye, illetve a logikus gondolatmenetekbe vetett hit ihlette. Az itt bemutatott érvsorozat lényege se nem több, se nem kevesebb, mint amit az előző bekezdés összefoglal. Maga a szerző soha nem vásárolt vagy használt homeopátiás készítményt, nem tervezi, hogy a jövőben bármikor ilyet tenne, és senkit nem is akar rávenni erre.
Irodalmi hivatkozások
Beecher, H. K. The Powerful Placebo. Journal of the American Medical Association159 (1955) 1602-1606.
Cucherat, M.; Haugh M. C.; Gooch, M.; Boissel J. P. Evidence of clinical efficacy of homeopathy. A meta-analysis of clinical trials. HMRAG. Homeopathic Medicines Research Advisory Group. European Journal of Clinical Pharmacology 56 (2000) 27-33.
Cunningham, S. A.; Mitchell, K.; Venkat Narayan, K. M.; Yusuf, S. Doctors’ strikes and mortality: A review. Social Science & Medicine 67 (2008) 1784-1788.
Ernst, E. Classical homoeopathy versus conventional treatments: a systematic review. Perfusion 12 (1999) 13-15.
Finniss, D. G.; Kaptchuk, T. J.; Miller, F.; Benedetti, F. Biological, clinical, and ethical advances of placebo effects. Lancet 375 (2010) 686–695.
His Holiness the Dalai Lama The Universe in a Single Atom: The Convergence of Science and Spirituality. Morgan Road Books, New York, 2005.
Jonas, W. B.; Kaptchuk, T. J.; Linde, K. A Critical Overview of Homeopathy. Annals of Internal Medicine 138 (2003) 393-399.
Kienle, G. S.; Kiene, H. The powerful placebo effect: Fact or fiction? Journal of Clinical Epidemiology 50 (1997) 1311-1318.
Kleijnen, J.; Knipschild, P.; ter Riet, G. Clinical trials of homoeopathy. British Medical Journal 302 (1991) 316-323.
Kovács, L.; Csupor, D.; Lente, G.; Gunda, T. Száz kémiai mítosz. Akadémiai Kiadó, Budapest, 2011.
Kovács, L.; Csupor, D.; Lente, G.; Gunda, T. 100 Chemical Myths - Misconceptions, Misunderstandings, Explanations. Springer, Cham, 2014.
Leary, B. Cholera 1854: update. British Homoeopathic Journal 83 (1994) 117-121.
Linde, K.; Clausius, N.; Ramirez, G.; Melchart, D.; Eitel, F.; Hedges, L. V.; Jonas, W. B. Are the clinical effects of homeopathy placebo effects? A meta-analysis of placebocontrolled trials. Lancet 350 (1997) 834-843.
Linde, K.; Melchart, D. Randomized controlled trials of individualized homeopathy: a state-of-the-art review. Journal of Alternative and Complementary Medicine 4 (1998) 371-388.
Paneth, N.; Vinten-Johansen, P.; Brody, H.; Rip, M. A Rivalry of Foulness: Official and Unofficial Investigations of the London Cholera Epidemic of 1854. American Journal of Public Health 88 (1998) 1545-1663.
Singh, S.; Ernst, E. Trick or Treatment: The Undeniable Facts about Alternative Medicine. W. W. Norton & Company, New York, 2009.
Sternberg, E. A Compassionate Universe? Science 311 (2006) 611-612.
Waber, R. L.; Shiv, B.; Carmon, Z.; Ariely, D. Commercial Features of Placebo and Therapeutic Efficacy. Journal of the American Medical Association 299 (2008) 1016-1017.
Walach, H. Unspezifische Therapie-Effekte. Das Beispiel Homöopathie PhD-értekezés. Freiburg, Germany: Psychologische Institut, Albert-Ludwigs-Universität, Freiburg; 1997.
![]() 2020.06.02.
2020.06.02.
